دانشنامه آزاد
توضیح برای هر چه می بینید یا میشنویددانشنامه آزاد
توضیح برای هر چه می بینید یا میشنویدایدز (مرجع کامل اطلاعات)
ایدز چیست ؟
در لاتین(AIDS یا Acquired immune deficiency syndrome) این کلمه متشکل از حرف اول کلماتی است که به معنای سندرم نقص ایمنی اکتسابی می باشند.
میزبان اصلی عامل عفونت گلبولهای سفید خون از نوع لنفوسیت های کمکی (CD4) می باشند . حمله ویروس ایدز به این سلولها باعث اختلال در عمل کرد سلولهای دفاعی می شود و تکثیر آن در داخل سلولهای دفاعی منجر به کاهش قابل ملاحظه آنها می شود .این صدمات به سیستم ایمنی ، بدن را در مقابل عفونت های فرصت طلب و سرطانهای فرصت طلب که اکثرا شدید و کشنده هستند بی دفاع می نماید.
عامل بیماری:
عامل عفونت ایدز ، ویروس نقص ایمنی (HIV) است . ویروس ها ذرات میکروسکوپی هستند که برای تکثیر و رشد خود ننیاز به ورود به سلول موجودات زنده دارند و می توانند باعث آسیب رسانی به سلولهای میزبان و در نهایت خود میزبان شوند.
ویروس ایدز از خانواده رترو ویروس می باشد و خواص ژنتیک آن در زنجیر RNA وجود دارد . تاکنون دو نوع از این ویروس شناخته شده است .
HIV-1 که بیشتر در کشور های صنعتی دیده می شود
HIV-2 که عمدتا در آفریقا گسترده است و از لحاظ بیماری زایی ضعیف تر از نوع یک می باشد.مشابهت ژنتیک این دو گونه محدود بوده و HIV-2 مشابهت ژنتیکی بیشتری با ویروس SIV که در میمونها دیده میشود دارد
ساختمان ویروس:
در میکروسکوپ الکترونی این ویروس به شکل دوازده وجهی دیده می شودبا خارهای سطحی متعدددارای دوپوشش پروتئینی و اصلی ورای غشایی می باشد. ویریون از سطح سلولهای آلوده جوانه می زند وبه محیط بیرون آزاد می شود. به همین علت است که ویروس HIV بطور مداوم پوشش خود را عوض می کند و به هنگام جوانه زدن از غشای سلول میزبان انواع متفاوتی پروتئین و گلیکو پروتئین جدا می کند که ترکیب آن منحصر به فرد می باشد. در شکل شماتیک از ویروس بطور واضح لایه ها و هسته ی ویروس قابل مشاهده است. دو قطعه RNA که بصورت جدا از هم در مرکز ویروس مستقر هستند . این ویروسها حاوی آنزیم ریورس ترانس کریپتاز معکوس هستند و به کمک همین آنزیم است که پس از ورود به داخل سلول می توانند از روی RNA ژنوم دورشتهای DNA را سنتز کنند . پس از این مرحله DNA سنتز سده به هسته سلول میزبان رفته و توسط آنزیم های خود در DNA سلول میزبان رخنه می کنند و سیستم همانند سازی کننده میزبان را وادار به همانند سازی از ژنوم خود کرده و در مراحل بعدی به شدت زیاد اجزای ویروس HIV به سرعت سنتز می شود وبا پدیده جوانه زدن ازسلول میزبان سبب آسیبهای جدی به غشای سلول میزبان شده ودر نهایت سلول لیز می شود. و به این جهت که سلول های میزبان ویروس گلبولهای سفید می باشد سبب کاهش شدید این سلولها شده ودر اثر برخورد یک بیماری عفونی بدن نمی تواند از خود دفاع کند . حتی در اثر یک سرماخوردگی ساده احتمال مرگ وجود دارد.
اپیدمیولوژی:
شدت بیماری و گسترش آن در جهان بعد از اولین گزارش که در سال ۱۹۸۱ میلادی (۱۳۶۰ شمسی) بوده است ، بیماری ایدز را در شماریکی از مهمترین معضلات بهداشتی ، درمانی ، اجتماعی و اقتصادی قرار داده است .
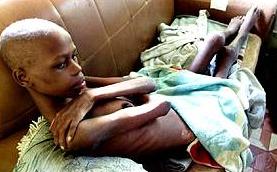
با گزارش ۲۳ میلیون فوت بعلت ایدز از ابتدای اپیدمی تا پایان ۲۰۰۱ ایدز چهارمین عامل مرگ در جهان و اولین عامل آفریقای زیر صحرا شناخته شده است اکثر این قربانیان جوان بوده و ۵ میلیون نفر از آنان را کودکان زیر ۱۵ سال تشکیل می دهند. در حال حاضر وجود ۴۰ میلیون فرد آلوده و بیمار در جهان تخمین زده میشود.
۹۵% مبتلایان جهان در کشور های در حال توسعه زندگی می کنند .
از نظر سازمان جهانی بهدا شت دنیا به ده منطقه جغرافیایی تقسیم شده است و میزان آلودگی در هر منطقه متفاوت است .
در سال ۱۹۹۸ در هر ساعت ۲۲۰۰۰ نفر آلوده شده اند که یک سوم مبتلایان در گروه سنی زیر ۲۵ سال قرار داشته اند این عده در دهه بعد یعنی قبل از ۳۵ سالگی فوت خواهند کرد امید به زندگی که در قرن ۲۰ با افزایش بهداشت و بکارگیری واکسن های مختلف حتی در آفریقا افزایش پیدا کرده و به مرز ۵۹ سالگی در ابتدای ۱۹۹۰ در جنوب افریقا رسیده بود تا سال ۲۰۰۵ و ۲۰۱۰ به مرز ۴۵ سالگی سقوط خواهد نمود .
تا به امروز ۱۴ میلیون کودک به علت فوت والدین بخصوص مادران خود به علت بیماری ایدز یتیم شده اند .
بر اساس گزارشات بهداشت جهانی منطقه خاورمیانه و شمال افریقا که ۹۸ % مردم آن مسلمان هستند یکی از پاک ترین مناطق دهگانه محسوب می شوند که مهم ترین علت آن پایبندی مسلمانان به اصول اخلاقی است . متاسفانه گسترش بیماری در معتادان تزریقی که اشتراک سرنگ و سوزن داشته اند باعث شده است که کشورهایی مثل بحرین ، ایران ، تونس مصر و پاکستان نیز در معرض خطر جدی قرار گیرند .
در تاریخ ۱/۷/۱۳۸۱ تعداد گزارش شده آلودگان و بیماران ایدز در کشور ۴۲۳۷ نفر بوده که ۱۸۹ نفر آنا زن و ۶ در صد کل موارد از راه اعتیاد مبتلا شده اند .
راه های انتقال :
احتمال آلودگی با تعداد ویروس ، قدرت تهاجم ویروس ، راه ورودی آن و در نهایت وضعیت ایمنی شخص دریافت کننده آلودگی رابطه مستقیم دارد.
ایدز سه راه انتقال عمده دارد :
۱- جنسی
انتقال از طریق آمیزش جنسی که اولین راه و در حال حاضر شایعترین راه نیز می باشد ، شناخته شده است .
تماس جنسی با فرد آلوده :
در جهان ۸۰-۷۰ در صد آلوده شدگان از طریق ارتباط جنسی به بیماری مبتلا شده اند . آلودگی از مرد به زن ، زن به مرد و مرد به مرد منتقل می شود زنان نسبت به مردان۵-۳ برابر بیشتر در خطر ابتلا قرار دارند.
وجود سابقه اولین ارتباط در سنین پایین ، تعدد شرکا جنسی و سابقه عفونتهای مقاربتی همگی احتمال انتقال بیماری را افزایش می دهند .
درتماس جنسی ویروس از مرد به مرد (لواط)، زن به مرد و مرد به زن منتقل می شود که مرد به مرد بیشترین خطر انتقال و زن به مرد کمترین خطرانتقال را داراست .
در هر بار تماس جنسی ۱/۰-۱ % خطرانتقال از زن به مرد ۳- ۵ % خطرانتقال از مرد به زن وجود دارد. اما به علت تعدد دفعات تماس و طولانی بودن دوره باروری وباردهی ۷۰-۸۰% بیماران در این گروه قرارمی گیرند.
وجود شرکاء جنسی متعدد و روابط جنسی پر خطر احتمال آلودگی را افزایش میدهد. وجود عفونت های التهابی آمیزشی مثل سوزاک و کلامید یا احتمال آلودگی در اثر تماس با ویروس HIV را ۳ الی ۵ برابر افزایش میدهد . وجود عفونت های زخم دار در دستگاه تناسلی ۵ الی ۱۰ برابر خطر آلودگی را افزایش میدهد .بالاترین گزارش در افزایش ابتلاء و یا انتقال ویروس HIV دربیماران با تاریخچه عفونت دستگاه تناسلی ۲۰ برابر است .
همچنین انتقال از راه آمیزش برای جوانان پر مخاطره تر می باشد . هر چه سن شروع آمیزش پائین تر باشد احتمال آلودگی در این گروه بیشتر است. مطالعات نشان داده که دختران و پسران جوان اولین تجربه های جنسی خود را با افراد بزرگتر ، با تجربه تر و پر خطرتر کسب می کنند. تصادفی بودن آمیزش ، عدم آگاهی به راههای پیشگیری و آمیزش با آسیب و جراحت بیشتر عوامل اصلی افزایش ابتلاء می باشد
۲-انتقال عمودی (از مادر به نوزاد) که شایعترین راه انتقال در افراد مبتلا بوده است.
مادر آلوده در دوران بار داری ، هنگام زایمان و حین شیر دهی در ماههای اول بعد از زایمان ، بیماری را به نوزاد خود منتقل میکند . ۱۰ درصد از افراد آلوده جهان را کودکان آلوده تشکیل میدهند . اکثر این کودکان ساکن آفریقا هستند.
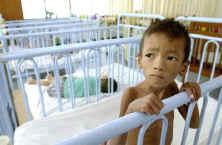
این نوع انتقال که می تواند درطی دوران بارداری در اثر عبور ویروس از جفت آسیب دیده، در حین زایمان به علت تماس مخاط بدن نوزاد با خون مادر در کانال زایمانی و یا در هنگام شیردهی صورت بگیرد. شایعترین مرحله آلودگی هنگام تولد است که نوزاد با ترشحات و خون آلوده در تماس نزدیک قرار میگیرد.
در کشورهای آفریقایی که مادران فقر غذایی بخصوص کمبود ویتامین A دارند، فاصله حاملگی ها بعلت عدم تنظیم خانواده کوتاه بوده و آمار بیماریهای مقاربتی نیز در آنها بالاست احتمال آلوده شدن کودک از مادر آلوده ۳۰-۵۰ % است و بر عکس در کشورهای پیشرفته عدم فقر غذایی ، رعایت تنظیم خانواده ، درمان بیماریهای مقاربتی در هنگام حاملگی و دارو درمانی با سه داروی ضد ویروس HIV، احتمال تولد کودک آلوده را به ۳-۵ % کاهش داده است .)
3.انتقال خونی، از راه تزریق فرآوردههای خونی آلوده، استفاده از سرنگ مشترک (در معتادان تزریقی)، انتقال در کارکنان بهداشتی درمانی (Needle stick)
الف: تزریق خون و فرآورده های خونی
ب: ورود اجسام تیز و برنده آغشته به خون آلوده در پوست
ج : اشترک سرنگ در معتادان تزریقی
خون و فرآورده های خونی
پرخطرترین راه انتقال ، دریافت خون آلوده است که بیش از ۹۰ در صد احتمال آلودگی از این طریق وجود دارد اما در حال حاضر در دنیا فقط ۳ درصد آلوده شدگان از این طریق آلوده شده اند به خصوص در سالهای اخیر با انجام آزمایشهای تشخیصی ، کلیه خونهای مشکوک معدوم می شوند و اصولا با پیشرفت علم پزشکی نیاز به دریافت خون کاهش یافته است .

اما راه آلودگی از طریق اشتراک سرنگ در معتادان تزریقی با وجود ورود میزان کمی خون آلوده به مراتب شایع تر از دریافت خون آلوده است .
درمیان معتادان تزریقی به علت مصرف مواد مخدرسیستم ایمنی دچارتضعیف شده و همچنین به علت ورود مستقیم مقداری ازخون استفاده کننده قبلی سرنگ به درون سیستم عروقی فرد معتاد خطرابتلاء دراین افراد به شدت افزایش پیدا می کند ( ۶۰% ) واین افراد می توانند به عنوان کانون گسترش عفونت عمل کنند. افراد معتاد تزریقی استفاده کننده از سرنگ مشترک در زندان ۵/۵ برابر بیشتر در معرض ابتلاء به عفونت هستند .
ده در صد آلوده شدگان جهان از این راه آلوده شده اند و آمار در برخی از کشور ها به حداکثر ۸۲ در صد می رسد هر وسیله بهداشتی – درمانی تیز و برنده که احتمال آغشته شدن به خون آلوده را داشته باشد ، در صورت ضد عفونی نشدن و ایجاد کردن زخم ، می تواند فرد سالم را آلوده نماید . لذا ابزار پزشکی و دندان پزشکی ، لوازم خال کوبی ، سوزاندن مو، سوراخ کردن گوش ، حجامت ، تیغ سلمانی و مسواک ممکن است باعث انتقال آلودگی شود .کمتر از یک دهم در صد افراد آلوده در دنیا از این راه مبتلا شده اند . ویروس بسیار ضعیف است و قادر به ادامه حیات در خارج از بدن به مدت طولانی نمی باشد .
بیماری از طریق دست دادن ، بوسیدن در یک اتاق خوابیدن ، و از یک ظرف غذا خوردن و همچنین استفاده از حمام مشترک ، استخر مشترک ، توالت مشترک ، و نیش حشرات منتقل نمی شود(به علت عدم ثبات این ویروس در هوای آزاد انتقال از روشهایی همچون تماس پوستی و دهانی مشاهده نشده است.)
چند سوال:
آیا بوسیدن خطرناک است ؟
بوسیدن گونهٴ فرد مقابل٬ که بعنوان بوسیدن متداول اجتماعی شناخته میشود هیچ خطری برای انتقال HIV ندارد. بوسة عمیق یا همان بوسه با دهان باز (French kiss) ریسک بسیار پائین در انتقال HIV دارد بخاطر اینکه HIV در بزاق وجود دارد ولی در میزان کم به تنهائی منجر به عفونت HIV نمیشود.
آیا چیزی میتواند HIV ایجاد کند ؟
خیر؛ HIV خلق نمیشود. بعنوان مثال٬ رابطه جنسی بدون محافظ تنها در صورتی خطرناکست که یک شریک جنسی با ویروس آلوده باشد. اگر شریک جنسی شما HIV منفی است هر نوع رابطه و فعالیت جنسی بین شما نمیتواند سبب آلودگی شما به HIV گردد، بعنوان مثال داشتن رابطه تماس مقعدی (anal sex) نمیتواند HIV خلق کند و یا بعنوان مثال شما بوسیلة masturbation (استمنا) به HIV آلوده نخواهید شد.
خطر در تماس های جنسی بیشتر درعدم شناخت کافی سوابق خونی شریک جنسی شماست. در هر صورت برای اطمینان از کاندوم استفاده کنید. مگر تا زمانی که مطمئن باشید که هیچ کدام از شما شریک جنسی دیگری ندارد و قبلاً آلوده به ویروس نشده است.
علائم بالینی:
پس از ورود اچ.آی.وی به بدن اولین علایم به صورت یک سندرم شبه سرماخورگی
به همراه بزرگ شدن غدد لنفاوی عارض میشود که معمولا این علایم بهبود
یافته و ویروس به حالت نهفته در بدن باقی میماند، این مرحله که در آن فرد
حامل بیماری تلقی شده ولی علایمی نشان نمیدهد ممکن است تا ده سال و بیشتر
به طول بیانجامد. در مرحله آخر این بیماری با نقص سیستم ایمنی به علت
فعالیت بالای ویروی و کاهش لنفوسیتهای نوع تی در خون مشخص میشود که ایدز
نامیده میشود. در این مرحله بدن در معرض عفونتهای فرصتطلب ناشی از
باکتری، ویروس، قارچ و انگلهایی قرار میگیرد که در افراد سالم معمولاً
به آسانی مهار میشوند. این بیماری تقریبا همهٔ سیستم های ارگانی بدن را
درگیر میکند. همچنین افراد مبتلا ریسک بالایی برای ابتلا به سرطان های
مختلف نظیر سارکوم کاپوزی، سرطان گردن رحم و لنفوم دارند. بعلاوه، علایم
سیستمیک عفونت نظیر تب ، تعریق(خصوصا شب هنگام)، لرز، تورم غددلنفاوی
،لرز، ضعف و کاهش وزن را دارند.
پس از ورود ویروس به داخل بدن و شروع آلودگی فرد آلوده تا پایان عمر علائم
مختلفی را تجربه می کنند این علائم بستگی به بیماری زایی ویروس ، تعداد
ویروس ، انتقال و وضعیت ایمنی میزبان در مراحل مختلف دارند . عفونت های
مختلف به خصوص عفونت های ویروسی در شخص آلوده باعث افزایش تکثیر ویروس HIV
در سلولهای دفاعی و تسریع در پیشرفت بیماری می شوند همچنین بر خلاف اکثر
عفونت ها ، ایدز دارای ۲ مرحله بیماری است یکی در ماههای اول ورود ویروس و
دیگری در انتها و بعد از دوره بی علامت است.
مراحل آلودگی و بیماری ایدز عبارتند از :
۱ – مرحله حاد
۲ – مرحله بی علامت
۳- مرحله بزرگی غده لنفاوی منتشره پایدار
۴- مرحله سندرم ایدز
الف : علائم عمومی
ب : علائم عصبی
ج: عفونتهای ثانویه
د: سرطانهای ثانویه
هـ : سایر موارد
۱- مرحله حاد:
دراین مرحله یکسری علائم شایع از جمله تب ، بزرگ شدن غدد لنفاوی ،ضایعات
پوستی وگلودردوجود دارد که حالتی شبیه منونوکلئوسیس ایجاد می کنند وهمچنین
یکسری علائم که شیوع کمتردارند مثل سردرد ، اسهال ، تهوع ، ستفراغ ، کاهش
گلبول سفید و پلاکت .
- مرحله حاد :
اکثر افراد آلوده ۲ الی ۴ هفته ( بر اساس بعضی گزارشات حد اقل ۶ روز و حد اکثر ۶ هفته ) پس از ورود ویروس ، طیف وسیعی از علائم بالینی را نشان می دهند ، این علایم به مدت یک الی چندین هفته ( ۴ الی ۵۶ روز ) باقی می مانند. با تولید پادتن بر علیه ویروس علایم بیماری بهبود پیدا می کنند .
این علائم عبارتند از : تب ، گلو درد خفیف ، بزرگی غدد لنفاوی ، سر درد ، ضعف و کوفتگی ، درد مفاصل و ماهیچه ای ، بی اشتهایی و کاهش وزن ، تهوع ، استفراغ و اسهال که ممکن است ازشدت متفاوتی بر خوردار باشند . همچنین ممکن است علائم مغزی مثل مننژیت ، انسفالیت ویروسی و نیز درگیری پوست و مخاط نیز ایجاد شوند.
در این مرحله در صورت بروز کاهش شدید قدرت سیستم ایمنی امکان وجود عفونتهای فرصت طلب پیش می آید اما با افزایش مجدد سلولهای دفاعی این عوارض بهبود می یابد . تاکنون هیچ مورد مرگ و میر در این مرحله گزارش نشده است .)
- مرحله بی علامت :
دراین مرحله فرد مانند افراد عادی جامعه است وممکن است دچارخستگی ، عرق شبانه ، اسهال متناوب وتب خفیف باشد که این علائم می تواند درکم خونی ها ، اختلالات دستگاه غدددرون ریز وبیماریهای روانی هم مشاهده شود
با بهبودی مرحله حاد که بر اساس شدت علائم از یک تا چندین هفته طول می کشد بیماری به یک مرحله نهفته و بی علامت وارد می شود که مدت آن در کشور های پیشرفته به علت وجود امکانات خوب بهداشتی ۱۵-۱۰ سال و در کشور های در حال توسعه ۱۰-۸ سال تخمین زده می شود . این دوره برای بیماران مونث کوتاه تر و برای کودکان و افراد سالمند بسیار کوتاه است . در حقیقت در مرحله بدون علامت با وجود تکثیر فعال ویروس ( حدود ۱۰ بیلیون در روز ) سیستم دفاعی بدن توان مبارزه با آن را داشته و تعداد سلولهای لنفوسیت کمکی ) CD4) تقریبا ثابت می ماند . افراد آلوده در این مرحله ، عفونت های شایع در جامعه غیر آلوده ، مثل تبخال آفت و درماتیت سبوریک را مکرراً تجربه میکنند ولی عوارض آنها شدید تر و طولانی تر از افراد طبیعی می باشند . )
- مرحله بزرگی غدد لنفاوی پایدارومنتشر(PGL) :
غدد لنفاوی در اندازه های نیم تا دو سانتی متر ، بدون درد در بیش از دو نقطه بدن ظاهر میشوند ناحیه کشاله ران در این محاسبه قرار نمی گیرد غدد لنفاوی اکثرا به صورت دو طرفه بزرگ می شوند . حداقل ۳ ماه به این صورت باقی می مانند و امکان دارد اندازه آنها تغییر پیدا کند.
که درآن گره های لنفاوی دربیش از ۲ ناحیه ازبدن که عمدتا“درنواحی گردنی ،پشت گردن ، زیربغل وناحیه فک است بطوردوطرفه بزرگ می شوند که درمعاینه درد ندارند ، متحرک وچرمی هستند. البته چون PGL درسارکوئیدوز، سیفلیس ثانویه وهوچکین لنفوم هم دیده می شود بنابراین برای تشخیص نهایی باید از یافته های هیستوپاتولوژیک استفاده کرد که درآن طرح Follicular hyperplasia مشاهده می شود.)
- مرحله پایدار :
در این مرحله ویروس ایدز به تمام سیستم ها و ارگانهای بدن حمله کرده و به تنهایی و یا به کمک عوامل مختلف مانند ( میکروب ها – قارچ ها- انگل ها- ویروس ها ) عفونتهای مختلف را ایجاد می کند . یکی از شایع ترین علایم بیماری وجود تب طولانی بیشتر از یک ماه ، اسهال به مدت بیشتر از سه ماه و کاهش وزن شدید ( بیشتر از ۱۰ در صد در مدت کمتر از ۴ ماه ) است . سل یکی از مهمترین بیماریهایی است که با گسترش اپیدمی ایدز در دنیا مجددا افزایش یافته است . بیماری سل حتی در کشورهای پیشرفته نیز بعلت شیوع ایدز از کنترل خارج شده است در مراحل نهایی بیماری که سلولهای دفاعی بدن بسیار آسیب دیده اند ، عفونت های فرصت طلب مثل سینه ، پهلو به علت قارچ پنوموسیستیس کارینی و سرطان کاپوسی و لنفوم عارض می شود.
همچنین ویروس مستقیما به سلولهای بخش خاکستری مغز که مرکز یادگیری است حمله میکند و با از بین بردن سلولهای آن سبب ایجاد اختلال در حافظه بیمار می شود.
- ایدز (آشکار):
شروع این مرحله زمانی است که شمارلنفوسیت های CD4+ کمتراز ۲۰۰ شود ویا علائم بالینی اختصاصی ظاهرگردد.این مرحله دارای ۴ خصوصیت بالینی مهم می باشد:
الف) عفونت فرصت طلب : دراین مرحله هرنوع میکروارگانیسمی می تواند دربدن ایجاد عفونت کندولی احتمال درگیری فرد با این عفونتها تحت تاثیر۴ فاکتور زیر است :
اولین فاکتورخود میکروارگانیسم است Exposure to the organism
دومین فاکتورتوان بیماریزایی میکروارگانیسم Relative virulance
سومین فاکتورپروفیلاکسی که با داروهای مختلف انجام می شود Chemoprophylaxis
آخرین و مهمترین فاکتورکفایت سیستم ایمنی است Immuno competence
لازم به ذکر است این تقسیم بندی دیگر مورد استفاده نمی باشد.
براساس یافته هایی که تا اینجا گفته شد علاوه برتقسیم بندی اولیه که براساس علائم بالینی بودتقسیم بندی دیگری بنام والتررید (walter Reed) بیان شد که ازصفرتا ۶ درجه بندی شده است و۴ پارامتردرآن دخیل می باشد.
ب) عوارض مغزی :
تظاهرات عصبی درمرحله ایدزمی تواند بصورت موضعی وسیستمیک ویا حتی تظاهرات روحی روانی باشد وعلت آن درگیری مستقیم مغزباویروس HIV ، عفونتها و سرطانهای فرصت طلب وهمچنین داروهایی که فرد مبتلا مصرف می کند می باشد.
ج ) عوارض کلی :
یکسری علائم غیراختصاصی ازجمله تب ،اسهال وکاهش وزن می باشد که علت خاصی برای آنها نمی توان ذکرکرد که این علائم درآفریقا بیشترگزارش می شود چون امکانات تشخیصی درآنجا ضعیف تراست ودرنتیجه دردسته علائم بی علت قرارمی دهند.
مطالعات وتحقیقات درزمینه ایدزهمچنان ادامه داردوآخرین تقسیم بندی موجود که بعداز تقسیم بندی اولیه CDC و walter Reed بیان شد به قرارزیراست که درآن از دوفاکتورعلائم بالینی وشمارش لنفوسیت CD4+ استفاده شده است.
|
C |
B |
A |
|
|
C1 |
B1 |
A1 |
³۵۰۰ |
|
C2 |
B2 |
A2 |
200-499 |
|
C3 |
B3 |
A3 |
<200 |
1- دسته A : شامل عفونت حاد ، بزرگی غدد لنفاوی (P.G.L) و بی علامت
۲- دسته B :علائم مرحله عفونت HIV (که نه درمرحله A ونه درمرحله C دیده می شود)۲- دسته C :علائم اختصاصی مرحله ایدز
پیشگیری :
آمارنشان می دهد که ازسال ۹۲ به بعد تعداد بیماران مبتلا به HIV از ۱۳ میلیون نفربه بالغ بر ۵۰ میلیون نفررسیده است وبه مرز فاجعه آمیز نزدیک شده است بنابراین مردم ومسئولان به فکرراه حلی جدی برای جلوگیری از این فاجعه افتاده اند.
اهمیت پیشگیــری از اینجا مشخص می شود که ازبین بردن عامل بیماری دربدن ممـکن نمی باشد ونیز واکسن موثری هنوز برای آن ساخته نشده است. ولی قطع چرخه انتقال بیماری به وسیله پیشگیری کاملاً امکان پذیراست وشعارسازمان بهداشت جهانی درسال ۱۹۹۹ (Listen, Learn ,live) اهمیت پیشگیری را نشان می دهد.
پیشگیری به طورموفق عملی نمی شود مگربوسیله آگاهی دادن به مردم که این آموزش دردرجه اول به عهده پزشکان وجامعه پزشکی ودرجه دوم به عهده هرکس دیگری است که ازایدز آگاهی دارد ودرقبال دیگران احساس مسئولیت می کند.
برای آگاهی وآموزش باید از تمام امکانات موجود ورسانه های گروهی استفاده کرد. همچنین زمان وسن خاصی برای آموزش وجودندارد چون هرشخص می تواند از حدود ۹ سالگی تا ۶۵ سالگی اعتیادرا شروع کند ونیز اززمانی که بالغ می شود تا اواخرعمرروابط جنسی را داشته باشد همچنین انتقال خون ، آرایشگاهها واعمال دندانپزشکی درهرسن وزمانی می تواند صورت گیرد.ولی کسانی که درمعرض رفتارهای پرخطرمی باشند یا کسانی که دارای تفکرات وباورهای غلطی هستند برای آموزش دراولیت قراردارند.
راههای پیشگیری :
- از تماس جنسی با افراد آلوده یا افرادی که مواد مخدر تزریقی مصرف میکنند خودداری شود.
- از کاندوم استفاده شود.
- از بیبندوباری جنسی خودداری شود.
- خون یا فرآوردههای خونی باید از لحاظ آلودگی بررسی شده باشد.
غول ایدز را باید به وسیله آگاهی از بین برد. ترس راه درستی نمی باشد. با ید دست دردست هم دهیم وازفاجعه وانفجارجهانی جلوگیری کنیم . باید نسل آینده ما دنیایی روشن وپرامید را پیش رو داشته باشد . نسل آینده قطعـا“ از ما درباره کارهـایی که می توانستیم انجام دهیم و نداده ایم سئوال خواهدکرد که ایدزیکی ازآنهاست.
باورکنیم وبدانیم که وقت کم است. ازهمین امروز شروع کنیم . شاید فردا دیرباشد.
مشکل عمده درمورد بیماران معتاد تزریقی این است که بعد از تزریق فرد به دلیل عدم تعادل روانی وجسمی ممکن است سرنگ خودرا درهرمکانی رها کند وباعث آلوده شدن افراد شود. همچنین بـه دلیل بـی بندوباری دراین افـرادونیز اینکه ممکن است ازلحاظ مالی برای تهیه مواد مخدر درمضیقه باشند و دست به خودفروشی بزنندودرهمین حال روابط جنسی نامطمئن داشته باشند ، تمام این موارد به پیشرفت بیماری کمک می کند
برای مبارزه با ایدز یکی از موثرترین موارد مبارزه با اعتیاد است وبه همین دلیل باید قدرت نه گفتن را درجوانان خود تقویت کنیم.
درمان:
در مجموع پنج دسته دارو وجود دارد که در مقاطع مختلف ورود و رشد اچ.آی.وی عمل میکنند:
* بازدارندههای ورودی: این داروها به پروتئینهای موجود بر سطح بیرونی ویروس اچآیوی میچسبد و از پیوستن و ورود آن به سلولها جلوگیری میکند. از این گروه تاکنون تنها یک نمونه از دارو، به نام "فوزیون (Fuzeon)، وارد بازار شدهاست.
* بازدارندههای گیرنده کموکاین(Chemokine Coreceptor Antagonists): این داروها به نوعی پروتئین موجود بر سطح بیرونی سلولهای پذیرنده اچ.آی.وی میچسبد و از چسبیدن ویروس به سلول جلوگیری میکند . از این گروه تاکنون تنها یک دارو، به نام Maraviroc وارد بازار شدهاست.[۱۴]
* داروهای مهارکننده ترانس کریپتاز معکوس نوکلئوزیدی(NRTI)(Nucleoside reverse transcriptase): این بازدارندهها اچآیوی را از نسخهسازی از ژنهای خود باز میدارند مانند زیدوودین و لامیوودین .
* داروهای مهارکننده ترانس کریپتاز معکوس غیرنوکلئوزیدی (NNRTI (Non-nucleoside reverse transcriptase): این بازدارندهها نیز فرآیند نسخه سازی را مختل میکنند. آنها با چسباندن خود به آنزیمی که این فرآیند را کنترل میکند نسخه سازی را مختل میکنند مانند نوی راپین و افاویرنز.
* داروهای مهارکننده پروتئاز (PI) (Protease): پروتئاز RT وانتگراز به صورت پلی پروتئینهایی سنتز میشوند که نیازمند شکافت پروتئاز میباشد و این داروها با مهار شکافت پلی پروتئینها چرخه تکثیری ویروس را مسدود و موجب برخی اجزاء نابالغ و معیوب ویروسی میشوند مانند ساکی ناویر.
*داروی ایرانی
پژوهشگران ایرانی داروی گیاهی ضد ایدز جدیدی با نام آیمود تولید کردند که به گفتهٔ مدیر این پروژه موجب تقویت سیستم دفاعی بدن در برابر این ویروس میشود و حاصل پنج سال تحقیق در این زمینهاست.
-
درمان در حاملگی
حاملگی نباید مانع دریافت درمانهای مناسب ضد رتروویروس شود۰ باید به مسائلی نظیر تغییرات فارماکوکینتیکی ناشی از حاملگی، عوارض جانبی احتمالی داروها روی جنین و اثربخشی یک رژیم داروئی در کاهش میزان انتقال پری ناتال ویروس، توجه داشته باشیم.
تصمیم گیری در مورد درمان بایستی با مشاوره ، انجام شود۰ زیدوودین و لامیوودین، فارماکوکینتیک مشابه دارند و زیدوودین عوارض خاصی در جنین ایجاد نمیکند ولی در مورد سایر داروها مطالعات کافی انجام نشده است۰ افاویرنز نبایستی مورد استفاده قرار گیرد چون در حیوانات تراتوژن واقع شدهاست ۰ زیدوودین میزان انتقال را تا ۷۰٪ کاهش میدهد۰ این دارو از هفته ۱۴ تا ۳۴ حاملگی به میزان ۲۰۰ میلی گرم سه بار در روز یا ۳۰۰ میلی گرم دو بار در روز داده میشودو پس از زایمان به مقدار ۲ mg/kg در طی یکساعت و سپس انفوزیون مداوم ۱ mg/kg در ساعت تا زمان وضع حمل ۰ دوز این دارو برای نوزاد ۲ mg/kg خوراکی هر ۶ ساعت تا ۶ هفتگی تجویز میشود ، در این صورت میزان انتقال از ۶/۲۲٪ به ۶/۷٪ کاهش داده میشود.
نوزادان را بایستی پس از ۴۸ ساعت ، ۱۴ روز و ۲-۱ ماه و ۶-۳ ماه آزمایش نمود و درصورت مثبت بودن رژیم آنتی رتروویرال به صورت ترکیبی داده شود
داروهای ضد ایدز باید به صورت ترکیبی مصرف شوند. معمولاً سه نوع داروی مختلف از دست کم دو دسته مختلف از داروها به طور همزمان به بیمار تجویز میشود. با تغییر شکل دادن اچآیوی، برخی از نمونههای این ویروس در مقابل داروها مقاوم میشوند. بنابراین شانس کنترل اچآیوی در صورت استفاده از چند دارو بیشتر خواهد بود. در برخی موارد از مبتلایان تازه، ویروسهایی ردیابی شدهاند که حتی پیش از آغاز معالجات در برابر داروهای موجود مقاومت نشان میدهند.
عوارض جانبی داروها
عوارض جانبی شایع
تهوع، استفراغ، سردرد، خستگی مفرط، کهیر، اسهال، بیخوابی، بیحسی در اطراف دهان، درد معده.
سایر عوارض جانبی
التهاب لوزالمعده، آسیب به کبد و لوزالعمده، زخمهای درون دهان، تغییر شکل بدن، آسیب به سلولهای عصبی، کم خونی، درد عضلانی و ضعف.
تشخیص :
تشخیص این بیماری از طریق آزمایش خون امکانپذیر است. خوشبختانه در
کشور ما این آزمایش به صورت رایگان انجام میشود تا افراد مختلف از سلامتی
خود اطمینان حاصل کنند.
تستهای آزمایشگاهی درمراحل تشخیص ودرمان بیماری ایدز اهمیت فراوانی
دارند ونقش آزمایشگاه به عنوان مطمئن ترین مرجع برای تشخیص قطعی بیماری
بسیارپراهمیت است. درسالهای پیش از تولید انبوه روشهای آزمایشگاهی این
بیماری تنها براساس علائم کلینیکی تشخیص داده می شد تااینکه در سال ۱۹۸۵
روشELISA برای تست روتین مورد استفاده قرارگرفت .
بطورکلی روشهای آزمایشگاهی به دودسته تقسیم می شوند دسته اول روشهای
مستقیم هستند مانند کشت که تست قطعی تشخیصی است اما به دلیل وقت گیربودن
وخطراستفاده ازآن درآزمایشگاه ، عملاً مورد استفاده قرارنمی گیرد.دسته دوم
روشهای سرولوژیک هستند که کاربرد بیشتری دارند. دراین روشهاAgو یاab را
درسرم یا پلاسمای آلوده تشخیص می دهیم
درتشخیص هدف نهایی پروتئینهای ویروسی هستند که درسردسته زیرجای می گیرند.
۱) گلیکوپروتئینهای خارجی پوشش مثل gp160, gp41,gp120
2) پلی مراز پروتئینها مثل e1p31,rt p76
3) پروتئینهایی مثل (gag) p24
علائم آزمایشگاهی ابتلا به بیماری hiv 6-8 هفته پس از تماس باویروس همزمان
با تولید p24 درخون آغازمی شود که این پروتئین را میتوان با روش ELISA
بطوراختصاصی شناسایی کرده سپس با Western blott تایید کرد.
اولین روش سرولوژیک شناسایی پاد تن روش ELISA است که gag,gp160,gp120 را
تشخیص می دهد این تست نیاز به تائید دارد اما از حساسیت ۵/۹۹ % واختصاصیت
۸/۹۹% برخورداراست همچنین باید به مساله تداخلگرهایی مثل واکسن آنفولانزا،
Ab ضد میتوکندری وبدخیمیها که تولید مثبت کاذب می کنند توجه شود. اگرتست
منفی شد چند ماه بعد تکرارمی شود. تفسیرنتایج western Blott با ELISA به
این صورت است که اگرتست ELISA اولیه منفی شد حضورAb ضدHIV نفی میشود اما
اگرمثبت شد باید تکرارشود درصورتیکه ELISA دوم منفی شد نیز حضورAb نفی می
شود اما اگرELISA مثبت شد western blott انجام می شود که اگرمثبت شد
حضور Ab ضدHIV ثابت می شود اما اگرمنفی شد باید مساله window period
درنظرگرفته شود.
روش بعدی Radio Immuno Assay است که تست تائیدی جایگزین western blott
است وبا gp120 وgp160 واکنش می دهد. هدف ازتست تشخیص مقادیرکم Ab
وپیگیری افراد مبهم است اما این روش نیاز به نگهداری کشت سلولی وحمل ونقل
مواد نشانگرومهارت تکنیکی دارد بنابراین استفاده ازآن محدود است.
روشهایی نیز وجوددارند که ساده وسریع هستند مثل p24 capture assay که
درطبقه بندی افراد آلوده وقدرت تاثیردارو اهمیت دارند وهدف ازآن تشخیص
آنتی ژن p24 است که این تست چند هفته قبل از seroconversion مثبت می شود.
روشهای جدیدی نیز برای شناسایی پروتئینهای اختصاصی ویروس ویا شناسایی
مستقیم اسید نوکلئیک وجوددارد مانند روشهای PCR که اخیراً بسیارمورد توجه
قرارگرفته و ویژگی وحساسیت بالایی دارند وانتظارمی رود درآینده گسترش
بیشتری پیدا کنند
نکات مهم
پاسخ منفی نمی تواند دلیل عدم وجود آلودگی باشد و بر اساس زمان آلودگی ممکن است فرد آزمایش شده در دوره پنجره ای باشد
پاسخ مثبت نمی تواند مرحله بیماری را مشخص کند و تنها نشان دهنده آلودگی است ، علائم بیماری و یا بررسی میزان سلولهای لنفوسیت کمکی در خون و یا اندازه گیری میزان ویروس ، مرحله بیماری را مشخص می نماید .
افسانة
ها وپندارهای
غلط درباره
HIV
:
در اقسا نقاط جهان افسانههای گوناگونی دربارة HIV و ایدز وجود دارد که تعدادی از آنها در ذیل آورده شدهاند.
« داشتن رابطه جنسی با دختر باکره میتواند HIV را شفا دهد!»
این افسانه در بخشهایی از آفریقا متداول است و کاملاً غلط است این اسطوره سبب تجاوز به بسیاری از دختران جوان و کودکان توسط مردان HIV مثبت شده است که اغلب آنها را هم آلوده ساخته است.
تجاوز هیچ بیماری را درمان نمیکند و این مسئله یک جنایت جدی در سراسر جهان است.
« HIV مختص مردان همجنس باز، سیاهپوستان، افراد جوان و … است ! »
این افسانه هم غلط است ، اغلب کسانی که به HIV آلوده شوند حتی تصور اینکه ممکن است آنها آلوده شوند را هم نداشتند. که البته اشتباه فکر میکردند.
« HIV میتواند از طریق لاتکس کاندوم عبور کند ….»
…. برخی تصور میکنند که چون ویروس بسیار کوچک است میتواند از طریق سوراخهای موجود در لاتکس استفاده شده در کاندوم عبور کند لازم به ذکر است این تصور اشتباه میباشد. لاتکس موجود در کاندوم، HIV را مسدود میکند همانطور که اسپرم را مسدود مینماید و مانع از حاملگی میشود.
رابطه جنسی ایمن (safe sex) یعنی چه ؟رابطه جنسی ایمن اشاره به فعالیت جنسی دارد که سبب انتقال خون یا ترشحات جنسی از یک شریک جنسی به طرف مقابل نشود. اگر 2 نفر رابطه جنسی ایمن داشته باشند حتی اگر یکی از آنها آلوده باشد، احتمال اینکه فرد دیگر مبتلا شود وجود ندارد از نمونههای رابطه جنسی ایمن مثلاً :
1- نداشتن رابطه جنسی که اصطلاحاً پرهیز جنسی (abstinence) نامیده میشود
2- پرهیز جنسی تا زمان ازدواج و پایبند باقی ماندن نسبت به همسر٬ پس از ازدواج . (که البته این روش خوبی برای اجتناب از آلودگی با HIV است به شرطی که همسر آنها هم وفادرا باشند و آنها را آلوده نکند.)
رابطه جنسی ایمنتر (safer sex) یعنی چه ؟
رابطه جنسی ایمنتر به فعالیتهای جنسی اطلاق میشود که ریسک کمی از عفونت با HIV دارند.
رابطه جنسی ایمنتر اغلب به معنای استفاده از کاندوم حین رابطه جنسی است.
وقتی کاندوم بطور صحیح استفاده شود بعنوان سد فیزیکی عمل میکند و از انتقال ترشحات آلوده به جریان خون فرد دیگر جلوگیری میکند.
قربانیان شهیر ایدز
* ۱.فردی مرکوری/خواننده گروه موسیقی کویین
* ۲.رابین کروزبی/گیتاریست گروه راک باند
* ۳.نستور آلمندوروس/فیلمساز اسپانیایی
* ۴.میشل فوکو/فیلسوف فرانسوی
* ۵.تامی موریسون/بوکسور آمریکایی
* ۶.اندرو سولیوان/روزنامهنگار آمریکایی
* ۷.جیا کارنگی/مدل آمریکایی
* ۸.ایزاک آسیموف/نویسنده داستانهای علمی تخیلی
منابع:
سایت ویکی پدیا
سایت رشد
سایت پزشکان بدون مرز
سایت آموزش همگانی ایدز
وبلاگ ایدز